بعد الكسر، تتضرر العظام والأنسجة المحيطة بها، وتختلف مبادئ وطرق العلاج باختلاف درجة الإصابة. وقبل علاج أي كسر، من الضروري تحديد مدى الإصابة.
إصابات الأنسجة الرخوة
أولاً: التصنيف
الكسور المغلقة
يتم تصنيف إصابات الأنسجة الرخوة من خفيفة إلى شديدة، وعادة ما يتم ذلك باستخدام طريقة تشيرن (الشكل 1).
إصابة من الدرجة 0: إصابة طفيفة في الأنسجة الرخوة
الإصابة من الدرجة الأولى: خدش سطحي أو كدمة في الأنسجة الرخوة التي تغطي موضع الكسر
إصابة من الدرجة الثانية: كدمة عضلية شديدة أو كدمة جلدية ملوثة أو كليهما
إصابة من الدرجة الثالثة: إصابة شديدة في الأنسجة الرخوة مصحوبة بانزياح شديد، أو سحق، أو متلازمة الحيز، أو إصابة وعائية
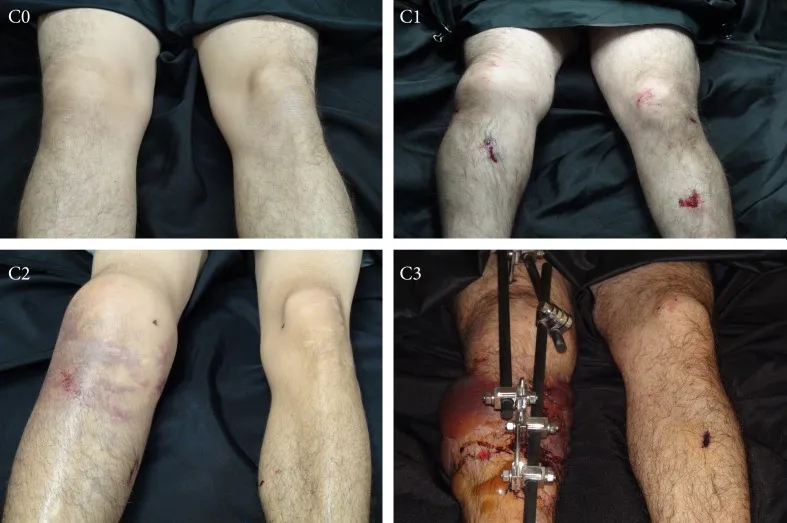
الشكل 1: تصنيف تشيرني
كسر مفتوح
لأن الكسر يتواصل مع العالم الخارجي، فإن درجة تلف الأنسجة الرخوة ترتبط بكمية الطاقة التي تعرض لها الطرف أثناء الصدمة، وعادة ما يتم استخدام تصنيف غوستيلو (الشكل 2).
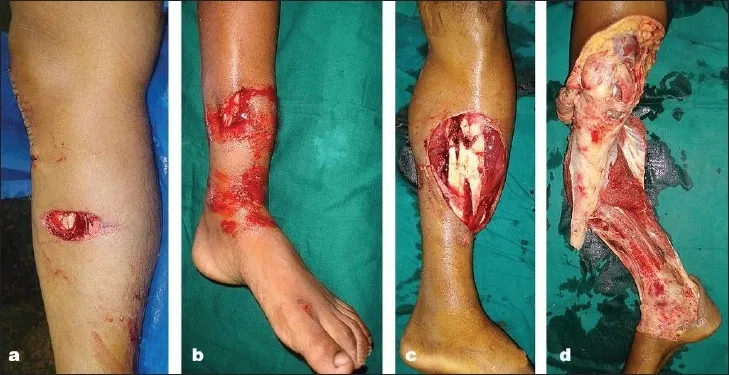
الشكل 2: تصنيف غوستيلو
النوع الأول: جرح نظيف طوله أقل من 1 سم، تلف عضلي طفيف، لا يوجد تقشر واضح للسمحاق. النوع الثاني: جرح طوله أكبر من 1 سم، لا يوجد تلف واضح في الأنسجة الرخوة، لا يوجد تكوّن سديلة أو إصابة اقتلاعية.
النوع الثالث: يشمل نطاق الجروح الجلد والعضلات والسمحاق والعظام، مع إصابات أكثر شمولاً، بما في ذلك أنواع خاصة من جروح الطلقات النارية وإصابات المزارع.
النوع الثالث أ: تلوث واسع النطاق و/أو وجود آفات عميقة في الأنسجة الرخوة، وأنسجة رخوة مع تغطية كافية للعظام والهياكل العصبية الوعائية
النوع الثالث ب: مع تلف واسع النطاق في الأنسجة الرخوة، يلزم إجراء نقائل عضلية دورانية أو حرة أثناء العلاج لتحقيق التغطية.
النوع الثالث ج: كسور مفتوحة مع تلف الأوعية الدموية تتطلب إصلاحًا يدويًا. يميل تصنيف غوستيلو إلى أن يصبح أسوأ تدريجيًا بمرور الوقت، مع ملاحظة تغيرات في درجة الإصابة أثناء الإصلاح.
ثانياً: إدارة الإصابات
يتطلب التئام الجروح توفير الأكسجين، وتنشيط الآليات الخلوية، وتنظيف الجروح من الأنسجة الملوثة والميتة. وتتكون عملية التئام الجروح من أربع مراحل رئيسية: التخثر (دقائق)؛ المرحلة الالتهابية (ساعات)؛ مرحلة تكوين النسيج الحبيبي (أيام)؛ وفترة تكوين النسيج الندبي (أسابيع).
مراحل العلاج
المرحلة الحادة:غسل الجروح، وتنظيفها، وإعادة بناء العظام، واستعادة نطاق الحركة
(1) تقييم مدى إصابة الأنسجة الرخوة والإصابة العصبية الوعائية المرتبطة بها
(2) استخدم كمية كبيرة من المحلول متساوي التوتر للري النبضي في غرفة العمليات لإزالة الأنسجة الميتة والأجسام الغريبة
(3) يتم إجراء عملية التنظيف كل 24 إلى 48 ساعة لإزالة جميع الأجسام الغريبة والأنسجة الميتة من الجرح حتى يمكن إغلاق الجرح أو تغطيته بالكامل (4) يتم توسيع الجرح المفتوح بشكل مناسب، ويتم كشف الأنسجة العميقة بالكامل، ويتم إجراء التقييم والتنظيف الفعال.
(5) يتم سحب طرف الكسر الحر إلى داخل الجرح؛ ويتم إزالة جزء صغير من القشرة العظمية غير النشطة لفحص وتنظيف تجويف نخاع العظم
إعادة الإعمار:التعامل مع تبعات الصدمة (تأخر الالتئام، عدم الالتئام، التشوه، العدوى)
فترة النقاهة:التراجع النفسي والاجتماعي والمهني للمريض
نوع إغلاق الجرح وتغطيته
يمكن أن يحقق الإغلاق المبكر للجرح أو تغطيته (خلال 3-5 أيام) نتائج علاجية مرضية: (1) الإغلاق الأولي
(2) الإغلاق المتأخر
(3) الإغلاق الثانوي
(4) زرع شريحة متوسطة السماكة
(5) رفرف طوعي (رفرف رقمي مجاور)
(6) السديلة الوعائية (سديلة عضلة الساق)
(7) رفرف حر (الشكل 3)
الشكل 3: غالبًا ما يتم توفير مناظر جزئية لعمليات الزرع المجانية
تلف العظام
أولاً: اتجاه خط الكسر
عرضي: نمط التحميل لكسر عرضي ناتج عن الشد
بشكل مائل: نمط تحميل الضغط الناتج عن كسر قطري
نمط التحميل الحلزوني لكسر الالتواء الناتج عن كسر حلزوني
ثانياً: الكسور
التصنيف حسب الكسور وأنواع الكسور وما إلى ذلك (الشكل 4)
الكسور المفتتة هي كسور تحتوي على 3 شظايا عظمية حية أو أكثر، وعادة ما تنتج عن إصابة شديدة الطاقة.
يحدث الكسر المرضي في منطقة تدهور العظام الناتج عن مرض سابق، بما في ذلك: ورم العظام الأولي، وانتقال السرطان إلى العظام، وهشاشة العظام، وأمراض العظام الأيضية، وما إلى ذلك.
الكسور غير الكاملة لا تنقسم إلى قطع عظمية منفصلة
كسور قطعية تتضمن شظايا كسرية في الأجزاء البعيدة والمتوسطة والقريبة. يتأثر الجزء المتوسط بإمداد الدم، وعادةً ما يكون ذلك نتيجة إصابة شديدة، مع انفصال الأنسجة الرخوة عن العظم، مما يسبب مشاكل في التئام العظام.
الكسور المصحوبة بعيوب في العظام، أو الكسور المفتوحة المصحوبة بشظايا عظمية، أو الكسور غير النشطة الناتجة عن الصدمات والتي تحتاج إلى إزالة، أو الكسور المفتتة الشديدة التي تؤدي إلى عيوب في العظام.
تتشابه الكسور التي تحتوي على شظايا عظمية على شكل فراشة مع الكسور القطعية من حيث أنها لا تشمل المقطع العرضي الكامل للعظم وعادة ما تكون نتيجة للعنف الناتج عن الانحناء.
تحدث كسور الإجهاد نتيجة الأحمال المتكررة، وغالباً ما تحدث في عظم الكعب وعظم الساق.
تتسبب كسور القلع في حدوث كسر في نقطة إدخال العظم عندما يتم شد الوتر أو الرباط.
الكسور الانضغاطية هي كسور يتم فيها ضغط شظايا العظام، وعادة ما يكون ذلك بفعل الأحمال المحورية.
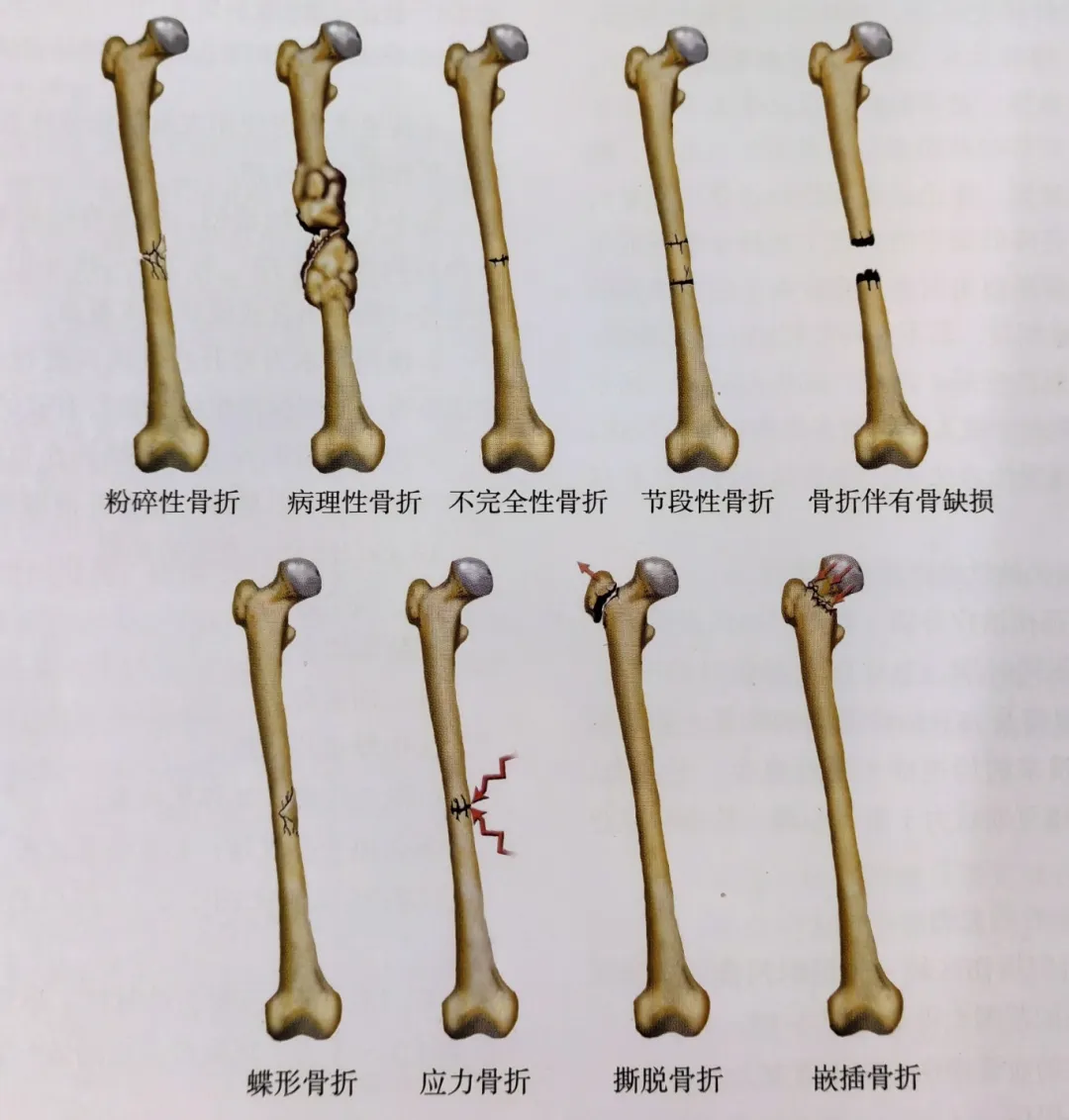
الشكل 4: تصنيف الكسور
ثالثًا: العوامل المؤثرة على التئام الكسور
العوامل البيولوجية: العمر، أمراض العظام الأيضية، الأمراض الكامنة، المستوى الوظيفي، الحالة التغذوية، الوظيفة العصبية، تلف الأوعية الدموية، الهرمونات، عوامل النمو، الحالة الصحية لكبسولة الأنسجة الرخوة، درجة العقم (الكسر المفتوح)، التدخين، الأدوية، الأمراض الموضعية، مستوى طاقة الصدمة، نوع العظم، درجة عيب العظم، العوامل الميكانيكية، درجة ارتباط الأنسجة الرخوة بالعظم، الاستقرار، البنية التشريحية، مستوى طاقة الصدمة، درجة عيب العظم.
رابعاً: أساليب العلاج
يُوصى بالعلاج غير الجراحي للمرضى الذين يعانون من إصابات ناتجة عن طاقة منخفضة أو الذين لا يمكن إجراء جراحة لهم بسبب عوامل جهازية أو موضعية.
تقليل: الشد على طول المحور الطولي للطرف، وفصل الكسور.
تثبيت الدعامة عند طرفي الكسر مرة أخرى: تثبيت العظم المرتجع من خلال التثبيت الخارجي، بما في ذلك تقنية التثبيت ثلاثي النقاط.
تقنية تثبيت الضغط المستمر للعظم الأنبوبي بالجر: طريقة للتخفيض، بما في ذلك جر الجلد، وجر العظام.
العلاج الجراحي
(1) التثبيت الخارجي مناسب للكسور المفتوحة، والكسور المغلقة المصحوبة بصدمة شديدة في الأنسجة الرخوة، والكسور المصحوبة بعدوى (الشكل 5).
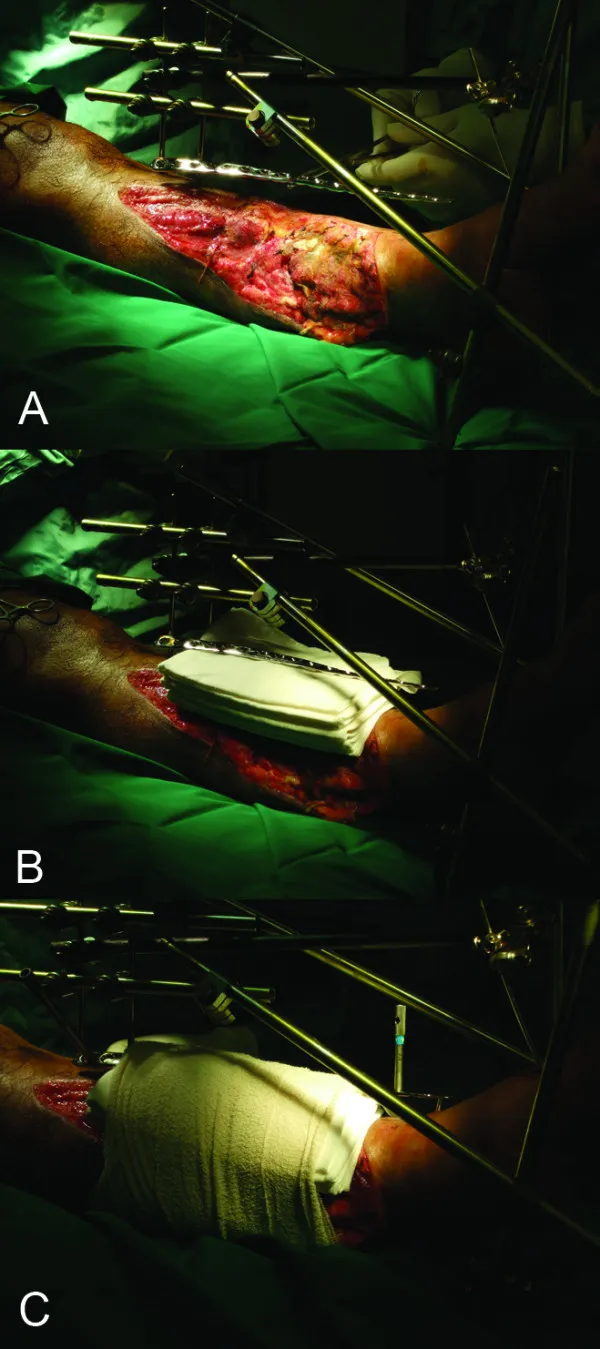
الشكل 5: إجراء التثبيت الخارجي
(2) التثبيت الداخلي قابل للتطبيق على أنواع أخرى من الكسور ويتبع مبدأ AO (الجدول 1).

الجدول 1: تطور AO في علاج الكسور
تتطلب الشظايا بين الكسور تثبيتًا بالضغط، بما في ذلك الضغط الثابت (مسامير الضغط)، والضغط الديناميكي (مسامير نخاعية غير قابلة للقفل)، والتجبير (الانزلاق بين الجسم الداخلي والعظم)، والتثبيت الجسري (مادة داخلية تغطي المنطقة المفتتة).
(4) التخفيض غير المباشر:
يتم تطبيق تقنية الجر في منطقة الكسر المفتتة لتقليل حجم الشظية من خلال شد الأنسجة الرخوة، وتستمد قوة الجر من جهاز جر عظم الفخذ، أو المثبت الخارجي، أو جهاز شد مفصل AO، أو جهاز فتح الصفيحة.
خامساً: مراحل العلاج
وفقًا للعملية البيوكيميائية لالتئام الكسور، تُقسم إلى أربع مراحل (الجدول 2). وفي الوقت نفسه، وبالتزامن مع العملية البيوكيميائية، يُقسم علاج الكسور إلى ثلاث مراحل، مما يُعزز اكتمال العملية البيوكيميائية والتئام الكسر (الشكل 6).

الجدول 2: مسار التئام الكسور
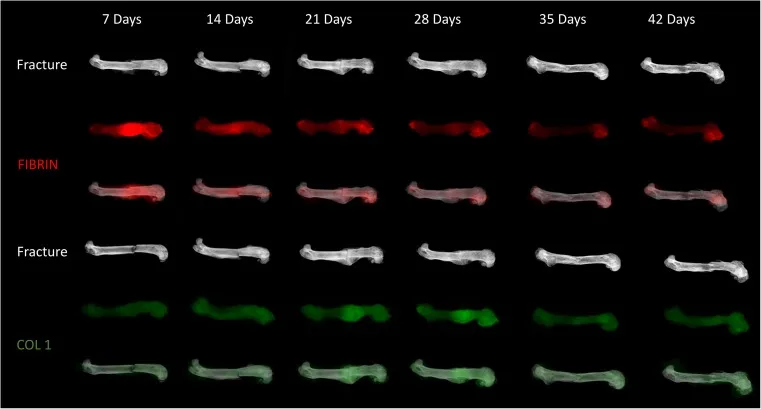
الشكل 6: رسم تخطيطي لالتئام الكسور في الفئران
المرحلة الالتهابية
يؤدي النزيف من موقع الكسر والأنسجة الرخوة المحيطة به إلى تكوين ورم دموي، ويتشكل نسيج ليفي وعائي عند الطرف المكسور، وتبدأ الخلايا العظمية والخلايا الليفية في التكاثر.
وقت التوقف
تحدث استجابة الكالس الأصلية في غضون أسبوعين، مع تكوين هيكل غضروفي يتبعه تكوين الكالس من خلال التعظم الغضروفي، وترتبط جميع الأشكال المحددة لالتئام الكسور بطريقة العلاج.
إعادة الإعمار
أثناء عملية الإصلاح، يتم استبدال العظم المضفر المتكون بالعظم الصفائحي، ويتم إعادة فتح التجويف النخاعي للدلالة على اكتمال إصلاح الكسر.
المضاعفات
يتجلى تأخر الالتئام بشكل رئيسي في عدم التئام الكسر خلال الإطار الزمني المتوقع، ولكنه لا يزال يتمتع ببعض النشاط البيولوجي، وتتنوع أسباب تأخر الالتئام، والتي ترتبط بالعوامل المؤثرة على التئام الكسور.
يتجلى عدم الالتئام في صورة كسر دون وجود دليل على الشفاء السريري أو الإشعاعي، وتتمثل النتائج الرئيسية فيما يلي:
(1) عدم التئام العظام الضموري بسبب عدم وجود الأوعية الدموية وعدم القدرة البيولوجية على الشفاء، ويتجلى ذلك عادةً في تضيق الطرف المكسور للعظم وعدم وجود أوعية دموية، وتتطلب عملية العلاج تحفيز النشاط البيولوجي الموضعي (ترقيع العظام أو استئصال القشرة العظمية ونقل العظام).
(2) يتميز عدم الالتحام التضخمي بوجود توعية دموية انتقالية وقدرة بيولوجية، ولكنه يفتقر إلى الاستقرار الميكانيكي، والذي يتجلى عادةً في فرط نمو الطرف المكسور من الكسر، ويحتاج العلاج إلى زيادة الاستقرار الميكانيكي (تثبيت الصفيحة العظمية والبرغي).
(3) إن عدم التئام العظام الضموري لديه إمداد دموي كافٍ، ولكن لا يوجد تقريبًا أي تكوين للنسيج العظمي، ويجب إعادة إجراء عملية تقليل الكسر بسبب عدم كفاية الإزاحة وتقليل الطرف المكسور للكسر.
(4) في حالة عدم التئام الكسور المصحوب بعدوى مزمنة، يجب أن يبدأ العلاج بإزالة بؤرة العدوى، ثم تعزيز التئام الكسر. التهاب العظم والنقي هو مرض يصيب العظام، وقد يكون ناتجًا عن عدوى مباشرة من الجروح المفتوحة أو عدوى ممرضة تنتقل عبر الدم، ومن الضروري تحديد الكائنات الدقيقة المسببة للعدوى قبل بدء العلاج.
تتميز متلازمة الألم الإقليمي المعقد بالألم، وفرط الإحساس، وحساسية الأطراف، وعدم انتظام تدفق الدم الموضعي، والتعرق، والوذمة، بالإضافة إلى اضطرابات الجهاز العصبي اللاإرادي. وتحدث عادةً بعد الإصابات والعمليات الجراحية، ويتم تشخيصها وعلاجها مبكراً، مع استخدام حصر الأعصاب الودية عند الضرورة.
• يعد التكلس المغاير (HO) شائعًا بعد الصدمة أو الجراحة، وهو أكثر شيوعًا في الكوع والورك والفخذ، ويمكن أن تمنع البيسفوسفونات الفموية تمعدن العظام بعد ظهور الأعراض.
• يزداد الضغط في الحيز المحيط بالورم النخامي إلى مستوى معين، مما يؤدي إلى إعاقة التروية الداخلية.
• إصابات الأوعية الدموية العصبية لها أسباب مختلفة بسبب اختلاف المواقع التشريحية.
• يحدث النخر اللاوعائي في مناطق لا يوجد بها إمداد دموي كافٍ، على وجه التحديد، انظر الإصابة والموقع التشريحي، وما إلى ذلك، ويحدث ضرر لا يمكن إصلاحه.
تاريخ النشر: 31 ديسمبر 2024










