يحافظ التثبيت الأمامي للبرغي للناتئ السني على الوظيفة الدورانية للفقرتين C1-2 وقد ورد في الأدبيات أن معدل الاندماج يتراوح من 88٪ إلى 100٪.
في عام ٢٠١٤، نشر ماركوس ر وآخرون دليلاً إرشادياً حول التقنية الجراحية لتثبيت كسور الناتئ السني الأمامي باستخدام البراغي في مجلة جراحة العظام والمفاصل الأمريكية. يشرح المقال بالتفصيل النقاط الرئيسية للتقنية الجراحية، والمتابعة بعد العملية، ودواعي الاستخدام، والاحتياطات اللازمة في ست خطوات.
تؤكد المقالة أن كسور النوع الثاني فقط هي التي يمكن تثبيتها بالبراغي الأمامية المباشرة وأن التثبيت ببرغي مجوف واحد هو المفضل.
الخطوة الأولى: وضع المريض أثناء العملية
1. يجب التقاط صور شعاعية أمامية خلفية وجانبية مثالية كمرجع للمشغل.
2. يجب إبقاء المريض في وضعية الفم المفتوح أثناء الجراحة.
3. يجب إعادة وضع الكسر قدر الإمكان قبل بدء الجراحة.
4. يجب تمديد العمود الفقري العنقي إلى أقصى حد ممكن للحصول على رؤية مثالية لقاعدة النتوء السني.
5. إذا لم يكن فرط تمديد العمود الفقري العنقي ممكنًا - على سبيل المثال، في كسور فرط التمديد مع الإزاحة الخلفية للنهاية الرأسية للناتئ السني - فقد يتم النظر في نقل رأس المريض في الاتجاه المعاكس بالنسبة لجذعه.
6. تثبيت رأس المريض في وضعية مستقرة قدر الإمكان. يستخدم المؤلفون إطار تثبيت الرأس من مايفيلد (الموضح في الشكلين 1 و2).
الخطوة الثانية: النهج الجراحي
يتم استخدام نهج جراحي قياسي لكشف الطبقة الأمامية للقصبة الهوائية دون إتلاف أي هياكل تشريحية مهمة.
الخطوة 3: نقطة دخول البرغي
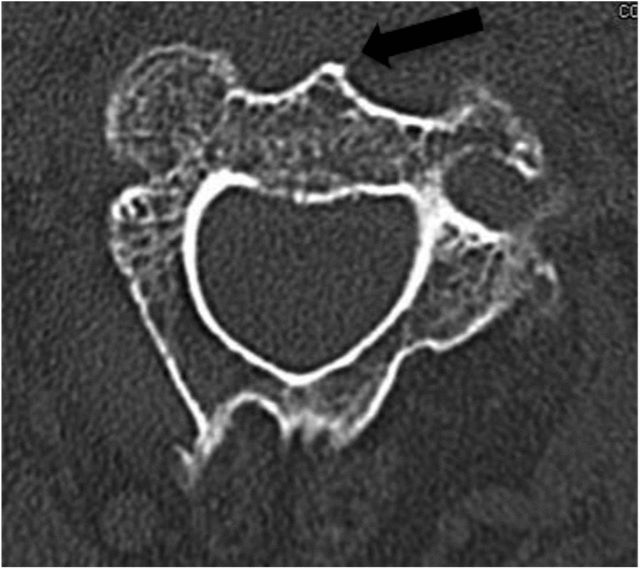
تقع نقطة الدخول المثلى عند الحافة الأمامية السفلية لقاعدة جسم الفقرة العنقية الثانية (C2). لذلك، يجب كشف الحافة الأمامية للقرص بين الفقرتين العنقية الثانية والثالثة (C2-C3). (كما هو موضح في الشكلين 3 و4 أدناه) الشكل 3
يُظهر السهم الأسود في الشكل 4 أنه يجب مراقبة العمود الفقري C2 الأمامي بعناية أثناء القراءة قبل الجراحة لفيلم الأشعة المقطعية المحورية ويجب استخدامه كمعلم تشريحي لتحديد نقطة إدخال الإبرة أثناء الجراحة.
2. تأكد من نقطة الدخول من خلال صور الأشعة السينية الأمامية والخلفية والجانبية للعمود الفقري العنقي. 3.
3. قم بتمرير الإبرة بين الحافة الأمامية العلوية للصفيحة النهائية العلوية للفقرة العنقية الثالثة ونقطة دخول الفقرة العنقية الثانية للعثور على نقطة دخول المسمار المثلى.
الخطوة الرابعة: وضع البراغي
1. تُدخل إبرة GROB بقطر 1.8 مم كدليل، مع توجيهها قليلاً خلف طرف الحبل الظهري. بعد ذلك، يُدخل برغي مجوف بقطر 3.5 مم أو 4 مم. يجب دائمًا تحريك الإبرة ببطء باتجاه الرأس مع مراقبة التنظير الفلوري من الأمام والخلف والجانب.
٢. ضع المثقاب المجوف باتجاه الدبوس الموجه تحت مراقبة التنظير الفلوري، وقم بإدخاله ببطء حتى يخترق الكسر. يجب ألا يخترق المثقاب المجوف قشرة الجانب العلوي من الحبل الظهري حتى لا يخرج الدبوس الموجه مع المثقاب.
3. قِس طول المسمار المجوف المطلوب وتحقق منه باستخدام قياسات التصوير المقطعي المحوسب قبل العملية لتجنب الأخطاء. لاحظ أن المسمار المجوف يجب أن يخترق العظم القشري عند طرف الناتئ السني (لتسهيل الخطوة التالية من ضغط نهاية الكسر).
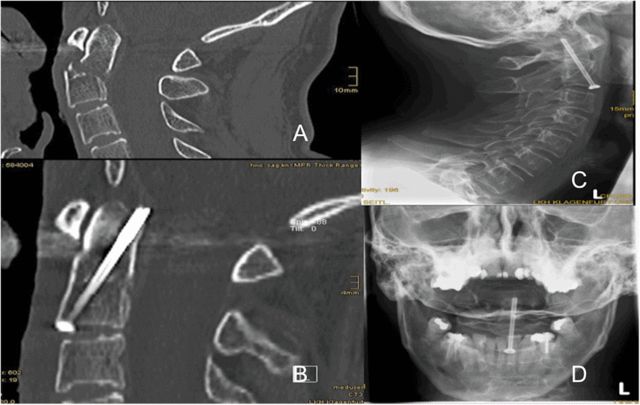
في معظم الحالات التي درسها الباحثون، استُخدم مسمار مجوف واحد للتثبيت، كما هو موضح في الشكل 5، حيث يقع في منتصف قاعدة الناتئ السني باتجاه الرأس، بحيث تخترق طرف المسمار العظم القشري الخلفي عند طرف الناتئ السني. لماذا يُوصى باستخدام مسمار واحد؟ خلص الباحثون إلى أنه سيكون من الصعب إيجاد نقطة دخول مناسبة عند قاعدة الناتئ السني إذا تم وضع مسمارين منفصلين على بُعد 5 مم من خط منتصف الفقرة العنقية الثانية (C2).
يوضح الشكل 5 مسمارًا مجوفًا يقع في المنتصف عند قاعدة النتوء السني ويتجه نحو الرأس، حيث يخترق طرف المسمار قشرة العظم خلف طرف النتوء السني مباشرة.
لكن بصرف النظر عن عامل الأمان، هل يزيد استخدام مسمارين من استقرار الجسم بعد العملية؟
أظهرت دراسة بيوميكانيكية نُشرت عام 2012 في مجلة "جراحة العظام السريرية والأبحاث ذات الصلة" من قِبل غانغ فنغ وآخرون من الكلية الملكية للجراحين في المملكة المتحدة، أن استخدام مسمار واحد أو مسمارين يوفر نفس مستوى التثبيت في تثبيت كسور الناتئ السني. لذا، فإن استخدام مسمار واحد يكفي.
٤- بعد التأكد من موضع الكسر ودبابيس التوجيه، يتم وضع البراغي المجوفة المناسبة. يجب مراقبة موضع البراغي والدبابيس باستخدام التنظير الفلوري.
5. يجب توخي الحذر لضمان عدم ملامسة أداة التثبيت للأنسجة الرخوة المحيطة عند إجراء أي من العمليات المذكورة أعلاه. 6. شدّ البراغي لتطبيق الضغط على مكان الكسر.
الخطوة الخامسة: إغلاق الجرح
1. اغسل المنطقة الجراحية بعد الانتهاء من وضع البراغي.
2. يعتبر الإرقاء التام ضروريًا للحد من المضاعفات بعد الجراحة مثل ضغط الورم الدموي على القصبة الهوائية.
3. يجب إغلاق عضلة الظهر العريضة العنقية المقطوعة بدقة متناهية وإلا ستتأثر جمالية الندبة بعد العملية.
4. ليس من الضروري إغلاق الطبقات العميقة بشكل كامل.
5. تصريف الجروح ليس خيارًا مطلوبًا (عادةً لا يقوم المؤلفون بوضع أنابيب تصريف بعد العملية).
6. يوصى باستخدام الغرز داخل الأدمة لتقليل التأثير على مظهر المريض.
الخطوة السادسة: المتابعة
1. يجب على المرضى الاستمرار في ارتداء دعامة رقبة صلبة لمدة 6 أسابيع بعد العملية الجراحية، ما لم تتطلب الرعاية التمريضية ذلك، ويجب تقييمهم من خلال التصوير الدوري بعد العملية.
٢. ينبغي مراجعة صور الأشعة السينية الأمامية والخلفية والجانبية القياسية للعمود الفقري العنقي بعد أسبوعين، وستة أسابيع، واثني عشر أسبوعًا، وبعد ستة أشهر، واثني عشر شهرًا من الجراحة. كما أُجري فحص بالأشعة المقطعية بعد اثني عشر أسبوعًا من الجراحة.
تاريخ النشر: 7 ديسمبر 2023