يُعدّ النهج فوق الرضفي نهجًا جراحيًا مُعدَّلًا لتثبيت نخاع عظم الظنبوب في وضعية الركبة شبه الممدودة. لهذا النهج مزايا وعيوب عديدة، خاصةً في حالات انحراف إبهام القدم. يُفضّل بعض الجراحين استخدام هذا النهج لعلاج جميع كسور الظنبوب باستثناء الكسور خارج المفصل في الثلث العلوي من عظم الظنبوب.
دواعي استخدام SPN هي:
1. كسور مفتتة أو قطعية في ساق الظنبوب. 2؛
2. كسور في مشاشة الظنبوب البعيدة؛
3. كسر في الورك أو الركبة مع وجود قيود سابقة على الانثناء (مثل، مفصل الورك التنكسي أو الاندماج، التهاب المفاصل في الركبة) أو عدم القدرة على ثني الركبة أو الورك (مثل، خلع الورك الخلفي، كسر عظم الفخذ في نفس الجانب)؛
4. كسر في عظم الساق مصحوب بإصابة جلدية في وتر الرضفة السفلي؛
5. كسر في عظم الساق لدى مريض يعاني من طول مفرط في عظم الساق (غالباً ما يكون من الصعب رؤية الطرف القريب من عظم الساق تحت التنظير الفلوري عندما يتجاوز طول عظم الساق طول الحامل الثلاثي الذي يمكن أن يمر من خلاله التنظير الفلوري).
تكمن ميزة تقنية تثبيت النخاع العظمي لعظم الظنبوب في وضعية الركبة شبه الممدودة لعلاج كسور منتصف عظم الظنبوب وكسور الجزء السفلي منه في سهولة إعادة التموضع وسهولة التصوير الفلوري. يتيح هذا الأسلوب دعمًا ممتازًا لكامل طول عظم الظنبوب، وإمكانية ردّ الكسر بسهولة في المستوى السهمي دون الحاجة إلى أي تدخل جراحي (الشكلان 1 و2). وهذا يُغني عن الحاجة إلى مساعد مُدرَّب للمساعدة في عملية تثبيت النخاع العظمي.
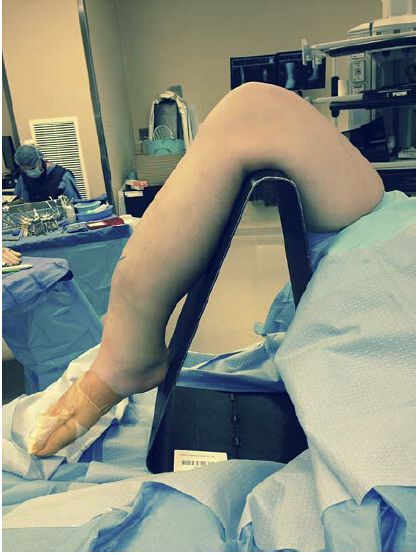
الشكل 1: الوضعية النموذجية لتقنية تثبيت النخاع العظمي عبر مدخل أسفل الرضفة: تكون الركبة في وضعية ثني على حامل ثلاثي القوائم قابل للاختراق بالتنظير الفلوري. مع ذلك، قد تؤدي هذه الوضعية إلى تفاقم عدم استقامة كتلة الكسر، مما يستدعي استخدام تقنيات إضافية لتثبيت الكسر.
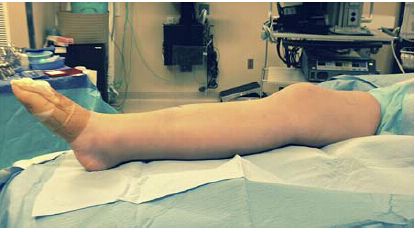
الشكل 2: على النقيض من ذلك، فإن وضع الركبة الممدودة على المنحدر الرغوي يسهل محاذاة كتلة الكسر والمعالجة اللاحقة.
التقنيات الجراحية
الطاولة/الوضعية: يستلقي المريض على ظهره على سرير التنظير الفلوري. يمكن إجراء شد للأطراف السفلية، ولكنه ليس ضروريًا. طاولة الأوعية الدموية مناسبة تمامًا لتركيب مسمار نخاعي في عظم الظنبوب عبر مدخل فوق الرضفة، ولكنها ليست ضرورية. مع ذلك، لا يُنصح باستخدام معظم أسرة تثبيت الكسور أو أسرة التنظير الفلوري لأنها غير مناسبة لتركيب مسمار نخاعي في عظم الظنبوب عبر مدخل فوق الرضفة.
يساعد وضع حشوة على الفخذ المصاب في تثبيت الطرف السفلي في وضعية دوران خارجي. ثم يُستخدم منحدر إسفنجي معقم لرفع الطرف المصاب فوق الطرف المقابل لإجراء التنظير الفلوري الخلفي الجانبي، كما أن ثني الورك والركبة يُسهّل توجيه وضع الدبوس والمسمار النخاعي. لا تزال زاوية ثني الركبة المثلى محل نقاش، حيث اقترح بلتران وآخرون ثني الركبة بزاوية 10 درجات، بينما اقترح كوبياك ثنيها بزاوية 30 درجة. ويتفق معظم الباحثين على أن زوايا ثني الركبة ضمن هذه النطاقات مقبولة.
مع ذلك، وجد إيستمان وزملاؤه أنه مع زيادة زاوية ثني الركبة تدريجيًا من 10° إلى 50°، يقل تأثير نتوء عظم الفخذ على اختراق الأداة عبر الجلد. لذا، فإن زيادة زاوية ثني الركبة تُساعد في اختيار الموضع الصحيح لإدخال المسمار النخاعي وتصحيح التشوهات الزاوية في المستوى السهمي.
التنظير الفلوري
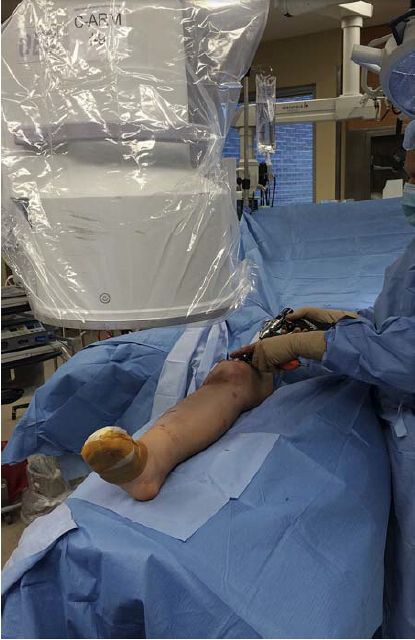
يجب وضع جهاز الأشعة السينية المتنقل (C-arm) على الجانب المقابل للطرف المصاب من طاولة العمليات، وإذا كان الجراح واقفًا على جانب الركبة المصابة، فيجب وضع شاشة العرض عند رأس الجهاز وعلى مقربة منه. يتيح هذا للجراح وأخصائي الأشعة مراقبة الشاشة بسهولة، باستثناء وقت إدخال مسمار التثبيت البعيد. على الرغم من أن ذلك ليس إلزاميًا، يوصي الباحثون بنقل جهاز الأشعة السينية المتنقل إلى نفس الجانب ونقل الجراح إلى الجانب المقابل عند إدخال مسمار التثبيت الإنسي. بدلاً من ذلك، يمكن وضع جهاز الأشعة السينية المتنقل على الجانب المصاب بينما يُجري الجراح العملية على الجانب المقابل (الشكل 3). هذه هي الطريقة الأكثر شيوعًا بين الباحثين لأنها تُغني الجراح عن الانتقال من الجانب الإنسي إلى الجانب الوحشي عند إدخال مسمار التثبيت البعيد.
الشكل 3: يقف الجراح على الجانب المقابل لعظم الظنبوب المصاب ليسهل إدخال المسمار الداخلي المتشابك. تقع شاشة العرض مقابل الجراح، عند رأس جهاز الأشعة السينية المتنقل (C-arm).
تُؤخذ جميع الصور الشعاعية الأمامية الخلفية والجانبية الإنسية دون تحريك الطرف المصاب. وهذا يمنع انزياح موضع الكسر الذي أُعيد تثبيته قبل التئام الكسر تمامًا. إضافةً إلى ذلك، يمكن الحصول على صور لكامل طول عظم الظنبوب دون إمالة جهاز الأشعة السينية المتنقل (C-arm) باستخدام الطريقة المذكورة أعلاه.
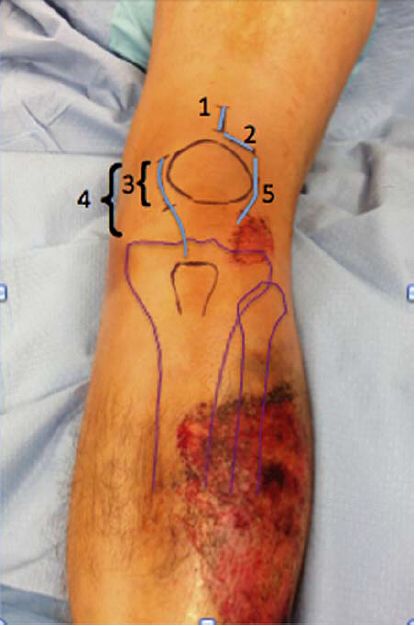
شق الجلد: يُعد كل من الشق المحدود والشق الممتد مناسبًا. يعتمد النهج فوق الرضفي عبر الجلد لتثبيت المسمار النخاعي على استخدام شق بطول 3 سم لدفع المسمار. معظم هذه الشقوق الجراحية طولية، ولكن يمكن أن تكون عرضية أيضًا، كما أوصى الدكتور موراندي، ويُشار إلى الشق الممتد الذي يستخدمه الدكتور تورنيتا وآخرون في المرضى الذين يعانون من خلع جزئي مُركب في الرضفة، والذين يخضعون في الغالب لنهج جانبي أو إنسي حول الرضفة. يوضح الشكل 4 الشقوق المختلفة.
الشكل 4: توضيح لأساليب الشق الجراحي المختلفة. 1- نهج الرباط فوق الرضفي عبر الرباط الرضفي؛ 2- نهج الرباط المجاور للرضفة؛ 3- نهج الرباط المجاور للرضفة بشق محدود من الجهة الإنسية؛ 4- نهج الرباط المجاور للرضفة بشق مطول من الجهة الإنسية؛ 5- نهج الرباط المجاور للرضفة من الجهة الوحشية. يمكن الوصول إلى الرباط المجاور للرضفة من خلال المفصل أو خارج الجراب المفصلي.
التعرض العميق
يُجرى النهج فوق الرضفي عبر الجلد بشكل أساسي عن طريق فصل وتر العضلة الرباعية الرؤوس طوليًا حتى تسمح الفجوة بمرور أدوات مثل المسامير النخاعية. وقد يُشار أيضًا إلى نهج الرباط المجاور للرضفة، الذي يمر بجوار عضلة الفخذ الرباعية الرؤوس، لتقنية تثبيت المسمار النخاعي في عظم الظنبوب. يتم إدخال إبرة مبزل غير حادة وقنية بحذر عبر مفصل الرضفة الفخذية، وهو إجراء يوجه بشكل أساسي نقطة الدخول الأمامية العلوية للمسمار النخاعي في عظم الظنبوب بواسطة مبزل عظم الفخذ. بمجرد وضع المبزل في مكانه الصحيح، يجب تثبيته جيدًا لتجنب تلف الغضروف المفصلي للركبة.
يمكن استخدام شق جراحي كبير عبر الأربطة بالتزامن مع شق جلدي مجاور للرضفة مع تمديد مفرط، سواءً من الجهة الإنسية أو الوحشية. على الرغم من أن بعض الجراحين لا يحافظون على سلامة الجراب الزلالي أثناء العملية، إلا أن كوبياك وزملاؤه يرون ضرورة الحفاظ على سلامة الجراب الزلالي وكشف البنى خارج المفصل بشكل كافٍ. نظريًا، يوفر هذا حماية ممتازة لمفصل الركبة ويمنع حدوث أضرار مثل التهاب الركبة.
يتضمن النهج الموصوف أعلاه أيضًا خلعًا جزئيًا للرضفة، مما يقلل من ضغط التلامس على الأسطح المفصلية إلى حد ما. عندما يصعب تقييم مفصل الرضفة الفخذية باستخدام تجويف مفصلي صغير وجهاز تمديد ركبة محدود الحركة بشكل ملحوظ، يوصي الباحثون بإمكانية خلع الرضفة جزئيًا عن طريق فصل الأربطة. من ناحية أخرى، يتجنب الشق العرضي المتوسط إلحاق الضرر بالأربطة الداعمة، ولكنه يصعب معه إجراء إصلاح ناجح لإصابات الركبة.
نقطة دخول إبرة تثبيت الوتر السطحي للظنبوب هي نفسها نقطة دخولها في النهج تحت الرضفة. ويضمن التصوير الفلوري الأمامي والجانبي أثناء إدخال الإبرة صحة نقطة الإدخال. يجب على الجراح التأكد من عدم إدخال إبرة التوجيه عميقًا جدًا في الجزء الخلفي من عظم الظنبوب القريب. في حال إدخالها بعمق زائد، يجب إعادة وضعها باستخدام مسمار تثبيت تحت توجيه التصوير الفلوري الإكليلي الخلفي. إضافةً إلى ذلك، يعتقد إيستمان وزملاؤه أن تثبيت مسمار الإدخال في وضعية ثني الركبة بشكل واضح يُسهّل إعادة وضع الكسر لاحقًا في وضعية فرط التمدد.
أدوات الاختزال
تشمل الأدوات العملية المستخدمة في عملية ردّ الكسور ملقط ردّ الكسور النقطي بأحجام مختلفة، ورافعات عظم الفخذ، وأجهزة التثبيت الخارجي، وأجهزة التثبيت الداخلي لتثبيت شظايا الكسور الصغيرة باستخدام صفيحة قشرية واحدة. كما يمكن استخدام المسامير المانعة للكسر في عملية ردّ الكسور المذكورة. وتُستخدم مطارق ردّ الكسور لتصحيح التشوهات الناتجة عن الانحراف السهمي والإزاحة العرضية.
زراعة الأعضاء
طوّر العديد من مصنّعي أجهزة التثبيت الداخلي للعظام أنظمة استخدام مزودة بأجهزة مساعدة لتوجيه عملية وضع المسامير النخاعية في عظم الظنبوب. تتضمن هذه الأنظمة ذراعًا ممتدًا لتحديد الموضع، وجهازًا لقياس طول المسمار، وموسعًا للنخاع. من الأهمية بمكان أن يحمي المبزل ودبابيسه غير الحادة مدخل المسمار النخاعي بشكل جيد. يجب على الجراح إعادة التأكد من موضع القنية لتجنب إصابة مفصل الرضفة الفخذية أو الأنسجة المحيطة به نتيجة قربها الشديد من جهاز التثبيت.
براغي التثبيت
يجب على الجراح التأكد من إدخال عدد كافٍ من براغي التثبيت للحفاظ على تثبيت مُرضٍ. يتم تثبيت شظايا الكسور الصغيرة (القريبة أو البعيدة) باستخدام 3 براغي تثبيت أو أكثر بين شظايا الكسور المتجاورة، أو باستخدام براغي ذات زاوية ثابتة فقط. يُشابه النهج فوق الرضفة لتقنية تثبيت النخاع العظمي في الظنبوب النهج تحت الرضفة من حيث تقنية إدخال البراغي. يتم إدخال براغي التثبيت بدقة أكبر تحت التنظير الفلوري.
إغلاق الجرح
يُستخدم الشفط مع غلاف خارجي مناسب أثناء التوسيع لإزالة شظايا العظام الحرة. يجب غسل جميع الجروح جيدًا، وخاصةً موضع جراحة الركبة. ثم يُغلق وتر أو رباط العضلة الرباعية الرؤوس والخيط الجراحي في موضع التمزق، يليه إغلاق الأدمة والجلد.
إزالة المسمار النخاعي
لا يزال الجدل قائمًا حول إمكانية إزالة مسمار نخاعي ظنبوبي تم إدخاله عبر مدخل فوق الرضفة باستخدام مدخل جراحي مختلف. يُعد المدخل فوق الرضفة عبر المفصل المدخل الأكثر شيوعًا لإزالة المسامير النخاعية. تكشف هذه التقنية المسمار عن طريق الحفر عبر قناة المسمار النخاعي فوق الرضفة باستخدام مثقاب مجوف بقطر 5.5 مم. ثم يتم إدخال أداة إزالة المسمار عبر القناة، إلا أن هذه العملية قد تكون صعبة. يُعد كل من المدخل المجاور للرضفة والمدخل تحت الرضفة طريقتين بديلتين لإزالة المسامير النخاعية.
تشمل المخاطر الجراحية لتقنية تثبيت النخاع العظمي في الظنبوب عبر المدخل فوق الرضفة: إصابة غضروف الرضفة وعظم الكاحل، وإصابة البنى المفصلية الأخرى، والتهاب المفصل، وتراكم الحطام داخل المفصل. مع ذلك، لا توجد تقارير سريرية كافية حول هذه الحالات. يكون المرضى المصابون بتلين الغضروف أكثر عرضة لإصابات الغضروف الناتجة عن التدخلات الطبية. يُعد تلف سطح مفصل الرضفة وعظم الفخذ مصدر قلق بالغ للجراحين الذين يستخدمون هذا النهج الجراحي، وخاصةً النهج عبر المفصل.
حتى الآن، لا توجد أدلة سريرية إحصائية حول مزايا وعيوب تقنية تثبيت النخاع العظمي الظنبوبي شبه الممتد.
تاريخ النشر: 23 أكتوبر 2023